SINDROME DA CRIANÇA ESPANCADA OU MALTRATADA
RESUMO
Os autores apresentam um caso de síndrome da criança espancada.
Discutem a patologia com suas peculiaridades, dando enfoque aos aspectos jurídicos e à importância de seu diagnóstico com busca exaustiva, valorizando desta forma a relação entre todas as partes envolvidas, o que pode culminar com o alívio de dor, a diminuição de sofrimento e até mesmo o salvamento de uma vida.
INTRODUÇÃO
A síndrome da criança espancada é reconhecida como aquela em que a criança é vítima de deliberado trauma físico não acidental provocado por uma ou mais pessoas responsáveis por seu cuidado(4,5,9).
A Associação Humanitária Americana em trabalhos realizados por Rheingold mostrou que existem nos EUA cerca de 10.000 crianças nessa situação e que a incidência tende a aumentar; 55% das vítimas apresentam idade inferior a 4 anos.
Os pais isoladamente ou em conjunto são responsáveis por 75% dos casos e, em estudos conduzidos por Kempe, as crianças apresentavam quadro de lesões diversas, causadas por diferentes tipos de golpes, injúrias e traumatismos, determinando a morte em 25% dos casos(4).
No Brasil, de acordo com Uchôa, em 1994, cerca de 750 crianças sofreram violência em casa por hora, 110 foram vitimadas por espancamento e morreram, somente em São Paulo( 7).
O objetivo deste trabalho é alertar a sociedade, todos os que trabalham com crianças e principalmente os médicos que atendem em pronto-socorro, que este mal existe com considerável incidência e que, a partir da suspeita, a denúncia sempre deve ser feita aos órgãos responsáveis, sob pena de responsabilidade de omissão; os possíveis agressores devem ser investigados e, com a confirmação, punidos; a criança, liberta e protegida dos maus tratos, que poderiam trazer prejuízos
físicos, psicológicos, morais e até mesmo a morte.
Os autores apresentam um caso de síndrome da criança espancada.
Discutem a patologia com suas peculiaridades, dando enfoque aos aspectos jurídicos e à importância de seu diagnóstico com busca exaustiva, valorizando desta forma a relação entre todas as partes envolvidas, o que pode culminar com o alívio de dor, a diminuição de sofrimento e até mesmo o salvamento de uma vida.
INTRODUÇÃO
A síndrome da criança espancada é reconhecida como aquela em que a criança é vítima de deliberado trauma físico não acidental provocado por uma ou mais pessoas responsáveis por seu cuidado(4,5,9).
A Associação Humanitária Americana em trabalhos realizados por Rheingold mostrou que existem nos EUA cerca de 10.000 crianças nessa situação e que a incidência tende a aumentar; 55% das vítimas apresentam idade inferior a 4 anos.
Os pais isoladamente ou em conjunto são responsáveis por 75% dos casos e, em estudos conduzidos por Kempe, as crianças apresentavam quadro de lesões diversas, causadas por diferentes tipos de golpes, injúrias e traumatismos, determinando a morte em 25% dos casos(4).
No Brasil, de acordo com Uchôa, em 1994, cerca de 750 crianças sofreram violência em casa por hora, 110 foram vitimadas por espancamento e morreram, somente em São Paulo( 7).
O objetivo deste trabalho é alertar a sociedade, todos os que trabalham com crianças e principalmente os médicos que atendem em pronto-socorro, que este mal existe com considerável incidência e que, a partir da suspeita, a denúncia sempre deve ser feita aos órgãos responsáveis, sob pena de responsabilidade de omissão; os possíveis agressores devem ser investigados e, com a confirmação, punidos; a criança, liberta e protegida dos maus tratos, que poderiam trazer prejuízos
físicos, psicológicos, morais e até mesmo a morte.
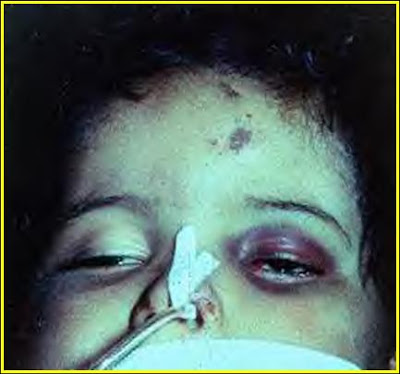
I.L.S., 1 ano e 4 meses, masculino, deu entrada no período noturno, no plantão do Pronto-Socorro do Hospital Cemil, aos 10 minutos da madrugada de segunda-feira, dia 18.03.1996, acompanhado pela mãe.
A história clínica referida era de que a criança ao descer o primeiro degrau de uma escada, no interior de sua casa, sofreu queda, evoluindo com dor e deformidade em coxa esquerda.
Ao ser realizado o exame clínico do menor, observaram-se: hematomas múltiplos na
face, orelhas e abdome; queimadura de primeiro grau no hálux esquerdo; sonolência e irritabilidade; deformidade com crepitação em terço médio da coxa esquerda.
Tornou-se evidente a necessidade de avaliar os pais, com a suspeita iminente do diagnóstico da síndrome da criança espancada.
Tratava-se de filho adotivo, o pai, trabalhador rural, permanecendo a maior parte do tempo fora de casa, sendo o contato com a mãe permanente.
Solicitando-se radiografias de todo o esqueleto, identificaram-se: fratura da base do crânio; fratura diafisária do fêmur esquerdo; fraturas de arcos costais com presença de calo ósseo, em diferentes fases de consolidação.
O menor foi hospitalizado, após avaliação pelas diferentes especialidades.
Permaneceu internado, para tratamento conservador da fratura do fêmur através de instalação de tração cutânea bilateral, do tipo “ao zênite”; após três semanas, com a presença de razoável calo ósseo, fez-se gesso toracopodálico sob anestesia, por tratar-se de menor emocionalmente instável e não colaborador.
Imediatamente após a internação, na madrugada do mesmo dia, comunicou-se ao Conselho Tutelar da Criança de Umuarama, que com extrema presteza passou a conduzir a investigação do caso, comunicando à Delegacia de Polícia e ao Juizado de Menores.
Com a melhora do estado geral da criança, observou-se, durante a visita dos pais, reação de ansiedade e irritabilidade do menor ao ver a mãe e reação de euforia e entusiasmo ao ver o pai.
Quando recebeu alta hospitalar com três semanas, após o internamento, sua guarda e tutela já pertenciam a outra família, graças à rapidez na condução das investigações e decisão judicial.
ASPECTOS LEGAIS
A postura do médico diante dos casos de maus-tratos praticados contra crianças ou adolescentes.
O dever legal de comunicar o fato à autoridade competente.
Sob o aspecto legal, considera-se criança a pessoa até 12 anos de idade incompletos, e adolescente aquela entre 12 e 18 anos (art. 2º do Estatuto da Criança e do Adolescente).
A prática de maus-tratos contra crianças e adolescentes, não obstante seja repudiada pela sociedade e punida pela lei, ainda constitui fato cotidiano, ocorrendo, na maioria das vezes, no interior da própria família e em todos os níveis sociais.
Sob a denominação de maus-tratos, manifestam-se várias formas de violência: o abuso físico, sexual e emocional, bem como negligência e o abandono.
Entretanto, interessam ao objetivo do presente trabalho as formas de agressão passíveis de constatação pelo médico, enquanto no exercício de sua profissão.
São os casos de violência física e os de manifesta negligência por parte dos pais,
que se omitem em certos cuidados básicos para com os filhos.
A questão que se coloca é a seguinte: que postura se espera do médico quando este se depara com situações em que se tratos cometidos contra criança e adolescente?
Em primeiro lugar, é preciso dizer que todos têm o dever de denunciar à autoridade competente ou ao Conselho Tutelar casos de maus-tratos para com infantes e jovens, conforme se depreende da norma contida no art. 227 da Constituição Federal.
Todavia, em razão da atividade que exercem, algumas pessoas estão legalmente obrigadas a denunciar tais casos, sob pena de ser responsabilizadas.
Têm essa obrigação o médico, o professor e o responsável por estabelecimento de atenção à saúde e de ensino fundamental, pré-escola ou creche.
A omissão desses profissionais configura a infração administrativa prevista no art. 245 do Estatuto da Criança e do Adolescente, que assim dispõe:
“Art. 245 – Deixar o médico, professor ou responsável por estabelecimento de atenção à saúde e de ensino fundamental, pré-escola ou creche, de comunicar à autoridade competente os casos de que tenha conhecimento, envolvendo suspeita ou confirmação de maus-tratos contra criança ou adolescente.
“Pena: multa de três a 20 salários de referência, aplicando- se o dobro em caso de reincidência.”
Além de responder ao processo pela prática de mencionada infração administrativa contra as normas de proteção à criança e ao adolescente, o médico que deixar de fazer a referida comunicação está ainda sujeito a processo criminal pelo cometimento da contravenção penal prevista no art. 66, inciso II, da Lei das Contravenções Penais (Decreto-Lei nº 3.688, de 03.10.41).
A quem o médico deve noticiar o fato?
Três órgãos do poder público têm atribuições legais para tomar providências imediatas nos casos de denúncia de criança ou adolescente vitimizado:
1. O Conselho Tutelar, de existência obrigatória em todos os municípios.
2. A Delegacia de Polícia.
3. O Ministério Público, através da Promotoria de Justiça da Infância e da Juventude.
Todas estas instituições têm a incumbência de zelar pela defesa dos direitos da população infanto-juvenil, devendo atender aos casos em qualquer dia e hora, tomando de imediato as providências cabíveis.
A lei brasileira não se refere a prazo ou agressor, mas se entende que a comunicação deve ser imediata, pois há casos em que medidas urgentes devem ser tomadas (perícias, providências contra os pais ou agressor, etc.).
Cumpre esclarecer que nesses casos não há que se falar em violação do dever de sigilo decorrente do exercício da profissão (art. 154 do Código Penal), porquanto se trata de comunicação exigida por lei.
Esse dever de denunciar lastreia-se no princípio fundamental estabelecido no Estatuto da Criança e do Adolescente, de que todas as crianças e adolescentes têm direito à proteção integral da família, da sociedade e do Estado e todo fato que os exponha a situação de risco deve merecer imediata providência dos órgãos públicos acima mencionados, especialmente do Conselho Tutelar e do Ministério Público, que têm o dever específico de garantir os direitos fundamentais que lhes são assegurados, de sorte a colocá-los a salvo de qualquer forma de nigligência, discriminação, exploração, violência, crueldade e opressão.
Três órgãos do poder público têm atribuições legais para tomar providências imediatas nos casos de denúncia de criança ou adolescente vitimizado:
1. O Conselho Tutelar, de existência obrigatória em todos os municípios.
2. A Delegacia de Polícia.
3. O Ministério Público, através da Promotoria de Justiça da Infância e da Juventude.
Todas estas instituições têm a incumbência de zelar pela defesa dos direitos da população infanto-juvenil, devendo atender aos casos em qualquer dia e hora, tomando de imediato as providências cabíveis.
A lei brasileira não se refere a prazo ou agressor, mas se entende que a comunicação deve ser imediata, pois há casos em que medidas urgentes devem ser tomadas (perícias, providências contra os pais ou agressor, etc.).
Cumpre esclarecer que nesses casos não há que se falar em violação do dever de sigilo decorrente do exercício da profissão (art. 154 do Código Penal), porquanto se trata de comunicação exigida por lei.
Esse dever de denunciar lastreia-se no princípio fundamental estabelecido no Estatuto da Criança e do Adolescente, de que todas as crianças e adolescentes têm direito à proteção integral da família, da sociedade e do Estado e todo fato que os exponha a situação de risco deve merecer imediata providência dos órgãos públicos acima mencionados, especialmente do Conselho Tutelar e do Ministério Público, que têm o dever específico de garantir os direitos fundamentais que lhes são assegurados, de sorte a colocá-los a salvo de qualquer forma de nigligência, discriminação, exploração, violência, crueldade e opressão.
DISCUSSÃO
A síndrome da criança espançada, ou síndrome da criança maltratada, tornou-se perfeitamente conhecida na última década, embora sua incidência seja muito maior e freqüente do que se considera.
Em 1946, Caffey comunicou a associação de hematomas subdurais, com fraturas de ossos longos em lactentes.
Uma posterior investigação confirmou que esse processo era devido a maus-tratos físicos, segundo Caffey(2).
Em 1961, no simpósio interdisciplinar na reunião anual da Academia Americana de Pediatria, estabeleceu-se a expressão correta para o nome desta síndrome, battered child, e que sua definição seria: “qualquer criança que sofra lesão não acidental, como resultante de atitudes ou omissões por parte de seus pais ou responsáveis”(5).
A incidência em nosso meio ainda não foi estabelecida, porém estudos recentes mostram que, de cada 1.000 crianças, 10 são atingidas e que 2% a 3% morrem, com incidência de mortalidade igual à da leucemia.
Sua freqüência é três vezes maior que a de luxação congênita ou pé torto congênito,
segundo trabalho feito no Hospital for Sick Children de Toronto.
No Rochester Medical Center de Nova York e no Centro Médico da Universidade do Colorado a incidência é de 10% de todas as crianças portadoras de traumatismos.
Portanto, a identificação das crianças portadoras desta síndrome é uma necessidade e cada vez mais deve ser feita por profissionais da saúde(4).
Cabe ao médico que atende as emergências formular a hipótese, levantando suspeita, para que seja confirmada ou não, a partir da denúncia.
A síndrome da criança espançada, ou síndrome da criança maltratada, tornou-se perfeitamente conhecida na última década, embora sua incidência seja muito maior e freqüente do que se considera.
Em 1946, Caffey comunicou a associação de hematomas subdurais, com fraturas de ossos longos em lactentes.
Uma posterior investigação confirmou que esse processo era devido a maus-tratos físicos, segundo Caffey(2).
Em 1961, no simpósio interdisciplinar na reunião anual da Academia Americana de Pediatria, estabeleceu-se a expressão correta para o nome desta síndrome, battered child, e que sua definição seria: “qualquer criança que sofra lesão não acidental, como resultante de atitudes ou omissões por parte de seus pais ou responsáveis”(5).
A incidência em nosso meio ainda não foi estabelecida, porém estudos recentes mostram que, de cada 1.000 crianças, 10 são atingidas e que 2% a 3% morrem, com incidência de mortalidade igual à da leucemia.
Sua freqüência é três vezes maior que a de luxação congênita ou pé torto congênito,
segundo trabalho feito no Hospital for Sick Children de Toronto.
No Rochester Medical Center de Nova York e no Centro Médico da Universidade do Colorado a incidência é de 10% de todas as crianças portadoras de traumatismos.
Portanto, a identificação das crianças portadoras desta síndrome é uma necessidade e cada vez mais deve ser feita por profissionais da saúde(4).
Cabe ao médico que atende as emergências formular a hipótese, levantando suspeita, para que seja confirmada ou não, a partir da denúncia.
A síndrome apresenta certas particularidades clínicas, facilitando ao médico formular tal hipótese: anamnese insatisfatória, ou não compatível com a apresentação clínica da criança; idade dos pais entre a segunda e terceira década de
vida; fraturas múltiplas; evidências de traumas múltiplos (estágios evolutivos distintos das variadas lesões); lesões características da síndrome:
a) fraturas transfisárias;
b) fraturas escalonadas de costelas (praticamente patognomônicas,
quando presentes em diferentes fases de consolidação);
c) fratura da escápula.
O médico no diagnóstico da síndrome da criança espancada deve ser cauteloso, fazendo o diagnóstico diferencial com as seguintes patologias: osteogênese imperfeita, insensibilidade congênita a dor, escorbuto, lues congênita, doença de Caffey, múltiplas fraturas no raquitismo grave, hipofosfatemia, leucemia, neuroblastoma metatársico, seqüelas de osteomielite e artrite séptica.
As patologias que entram no diagnóstico diferencial apresentam características clínicas, físicas, radiológicas, laboratoriais e evolutivas que facilitam sua caracterização, ocorrendo o mesmo com a criança espancada, quando podemos encontrar diferentes tipos de lesões associadas a castigos infligidos às crianças, na maioria das vezes em crianças até quatro anos, as quais deverão sempre ser investigadas pelo médico.
Segundo Pollen(8), as lesões nas crianças espancadas apresentam mais consideráveis variáveis e podem ser resultado de um ataque isolado ou, mais comumente, em conseqüência de uma série de agressões(2), tais como:
a) Lesões de pele e subcutâneo.
Equimoses (ocorrendo em 62% dos casos relatados por McMahon et al.(6), contusões,
escoriações, hematomas e ferimentos, provenientes de traumas, tais como socos, pontapés, beliscões, etc.
Queimaduras de primeiro, segundo e até terceiro grau, provocadas por pontas de cigarros ou aparelhos domésticos, tais como ferro de passar roupas.
b) Desnutrição, com anemia ou desidratação profunda, provocadas por má nutrição de causa intencional(8).
c) Contusões ao nível de órgãos internos, a exemplo de rotura de vísceras ocas ou maciças, hemotórax, pneumotórax, hematomas intracranianos(4).
O traumatismo craniano é a principal causa de mortalidade na criança espancada(4,6,9).
d) Fraturas, as mais variadas, atingindo ossos de todo o esqueleto, ossos do crânio, face, tórax, membros superiores e inferiores, as quais se apresentam em diferentes fases de consolidação, porque ocorreram em dias e por espancamentos diferentes; as lesões típicas se encontram nas metáfises dos ossos longos e constam da separação de pequenos fragmentos ósseos na região da linha epifisária(8).
As fraturas de costelas, em diferentes fases de consolidação, praticamente confirmam a síndrome da criança espancada(4).
e) Abusos sexuais com lesão dos órgãos genitais masculinos e femininos(4).
f) Abusos de ordem emocional, que levam à tortura com grandes seqüelas de origem psíquica(4).
g) Retardo mental que, segundo Chiocca, com freqüência é encontrado sem evidência de traumatismo craniano(3).
h) Lesões cariosas em dentes em elevado número, presença de fístulas com higiene bucal deficiente(7).
i) Lesões intra-oculares, principalmente com hemorragia no nervo óptico e ocular(1).
As crianças são seres em desenvolvimento, dependentes dos adultos e, portanto, devem ser por eles protegidos(7), não somente dos espancamentos, mas de sua repetição.
Já que aproximadamente 50% das crianças que retornam ao lar voltam a ser espancadas e, destas, 20% acabam evoluindo para a morte, é importante que o diagnóstico seja precoce e cabe ao médico socorrista o papel fundamental de formular a hipótese, a partir do exame minucioso efetuado.
Frente a suspeita, órgãos competentes devem ser informados, a fim de que maiores investigações sejam feitas, para a devida confirmação e providências de ordem legal para a proteção do menor.
A denúncia formulada pelo médico pode necessariamente não ser confirmada, após investigação profunda por entidades de proteção do menor, o que evidentemente trará inconvenientes para as partes envolvidas, à exceção da criança, que por todos será protegida.
A negligência da não formulação da hipótese da síndrome da criança espancada, além do mal que trará à vítima e à sociedade também, será passível de crime por omissão.
CONCLUSÃO
A freqüência dos maus-tratos à criança é muito grande e o diagnóstico, freqüentemente não realizado, simplesmente, por não se valorizarem dados simplistas, tais como: fraturas em crianças com menos de 4 anos, a associação com outras lesões de pele e tecido celular subcutâneo, criança subnutrida e, principalmente, a presença de fraturas em diferentes fases de consolidação.
O não diagnóstico implica a possibilidade de que essa criança volte a ser maltratada, com percentual considerável de risco de vida, ocorrendo por vezes a morte, principalmente por traumatismo craniencefálico.
A procura da referida síndrome por parte do médico deve ser exaustiva.
Quando houver a suspeita, a denúncia deverá ser formulada, para que medidas de ordem judicial sejam tomadas.
O resultado final sempre será o bem-estar da criança e a valorização da relação entre as partes envolvidas.
REFERÊNCIAS
1. Budenz, D.L., Farber, M.G., Mirchandani, H.G. et al: Ophthalmology 101:
559-565, 1994.
2. Caffey, J.: Multiple fractures in the long bones of infants suffering from
chronic subdural hematoma. AJR Am J Roentgenol 56: 163-173, 1946.
3. Chiocca, E.M.: Shaken baby syndrome: a nursing perspective. J Pediatr
Nurs 21: 33-38, 1995.
4. Hebert, S. & Xavier, R.: “A criança maltratada: aspectos psiquiátricos e
traumatológicos”, in Ortopedia e traumatologia, princípios e prática,
Porto Alegre, Artes Médicas, 1995. Cap. 42, p. 587-595.
5. Kempe, C.H., Silvermann, F.N., Steale, B.F. et al: The battered child syndrome.
JAMA 181: 105-112, 1962.
6. McMahon, P., Grossman, W., Gaffeny, M. et al: Soft-tissue injury as an
indication of child abuse. J Bone Joint Surg [Am] 77: 1179-1183, 1995.
7. Monte Alto, L.A., Modesto, A., Massao, J.M. et al: Criança maltratada: o
que pode ser feito? Rev Bras Odontol – Seção Rio de Janeiro 53: 22-26,
1996.
8. Pollen, A.G.: “Sindrome del niño golpeado”, in Fracturas y luxaciones
en el niño, Barcelona, Editorial Pediátrica, 1975. p. 222-225.
9. Rockwood, C.A., Wilkins, K.E. & King, R.E.: “Abuso infantil”, in Fraturas
em crianças, São Paulo, Manole, 1993. p. 279.
RELATOS DO INST DA CRIANÇA / HOSP CLÍNICAS
CASO 1 — Prontuário 4.594, SCUT.
6 meses de idade, sexo feminino, cor parda, internada em 28/09/77.
Pais —
V. L. M. 26 anos, inspetor de qualidade — desempregado;
J. M 25 anos, prendas domésticas. Dois irmãos de 18 meses e 3 anos.
Resumo da admissão e exame físico —
Há 8 dias febre, vômitos após as mamadas. Há 3 dias a mãe a encontrou caída, tendo batido na região frontal e perdido os sentidos. Há 1 dia mostra edema dos membros inferiores, anorexia, prostração e atividade diminuída.Respiração difícil, desidratada, hematoma em olho direito e edema de membros inferiores.
Diagnósticos clínicos —
Broncopneumo nia, distrofia e desidratação de 1.° grau.
Diagnóstico radiológico —
Alterações epifisárias da tíbia sugerem raquitismo. Traço de fratura na região parietal esquerda. Alargamento de suturas. Síndrome de espancamento.
Atitude da mãe —
Mostrou-se preocupada em relação à internação da criança, bem como apreensão e ansiedade em relação à saúde da menor. Relatou ter sido esta criança nascida de parto cesário, no 7.° mês da gestação. A mãe sofre de bronquite asmática. Discutido o caso com o clínico assistente e o radiologista, que não tiveram dúvidas em confirmar o diagnóstico de síndrome de espancamento.
6 meses de idade, sexo feminino, cor parda, internada em 28/09/77.
Pais —
V. L. M. 26 anos, inspetor de qualidade — desempregado;
J. M 25 anos, prendas domésticas. Dois irmãos de 18 meses e 3 anos.
Resumo da admissão e exame físico —
Há 8 dias febre, vômitos após as mamadas. Há 3 dias a mãe a encontrou caída, tendo batido na região frontal e perdido os sentidos. Há 1 dia mostra edema dos membros inferiores, anorexia, prostração e atividade diminuída.Respiração difícil, desidratada, hematoma em olho direito e edema de membros inferiores.
Diagnósticos clínicos —
Broncopneumo nia, distrofia e desidratação de 1.° grau.
Diagnóstico radiológico —
Alterações epifisárias da tíbia sugerem raquitismo. Traço de fratura na região parietal esquerda. Alargamento de suturas. Síndrome de espancamento.
Atitude da mãe —
Mostrou-se preocupada em relação à internação da criança, bem como apreensão e ansiedade em relação à saúde da menor. Relatou ter sido esta criança nascida de parto cesário, no 7.° mês da gestação. A mãe sofre de bronquite asmática. Discutido o caso com o clínico assistente e o radiologista, que não tiveram dúvidas em confirmar o diagnóstico de síndrome de espancamento.
CASO 2 — Pronutário 6.394, SCUT.
4 meses de idade, sexo feminino, cor parda, admitida em 05/03/78, transferida para o Juizado de Menores em 15/05/78.
Mãe desaparecida, pai falecido.
Resumo da admissão e exame físico —
Paciente internada com quadro de septicemia, em coma profundo, prostrada, não respondendo a estímulos. Estado geral péssimo, desnutrida, escoriações pelo corpo. Suspeita de mordedura de rato.
Diagnóstico clínico —
Desnutrição de 3.°grau, convulsão de etiología a esclarecer, raquitismo, septicemia.
Diagnóstico radiológico —
Fraturas múltiplas, sinais de raquitismo. Presença de fratura em ulna D e E e fémur E. escorregamento epifisário de fémur D. Deformidade em taça da extremidade distai de ambas as ulnas. Irregularidades metafisárias em ambos os radiuns e fíbulas. Síndrome de espancamento.Criança trazida ao hospital por um casal em cuja casa a mãe deixou a criança e depois desapareceu. O casal a descreve como pedinte, alcoólatra e relata que o pai da criança era um ex-presidiário que foi morto a facadas.
4 meses de idade, sexo feminino, cor parda, admitida em 05/03/78, transferida para o Juizado de Menores em 15/05/78.
Mãe desaparecida, pai falecido.
Resumo da admissão e exame físico —
Paciente internada com quadro de septicemia, em coma profundo, prostrada, não respondendo a estímulos. Estado geral péssimo, desnutrida, escoriações pelo corpo. Suspeita de mordedura de rato.
Diagnóstico clínico —
Desnutrição de 3.°grau, convulsão de etiología a esclarecer, raquitismo, septicemia.
Diagnóstico radiológico —
Fraturas múltiplas, sinais de raquitismo. Presença de fratura em ulna D e E e fémur E. escorregamento epifisário de fémur D. Deformidade em taça da extremidade distai de ambas as ulnas. Irregularidades metafisárias em ambos os radiuns e fíbulas. Síndrome de espancamento.Criança trazida ao hospital por um casal em cuja casa a mãe deixou a criança e depois desapareceu. O casal a descreve como pedinte, alcoólatra e relata que o pai da criança era um ex-presidiário que foi morto a facadas.
CASO 3 — Prontuário 8.154, SCUT.
17 meses de idade, sexo feminino, cor parda. Internada em 13/11/78.
Pais —
A. P. S., 35 anos, ajudante geral em companhia de ônibus.
M. S. M., 24 anos, prendas domésticas.
Irmãos de 3 e 4 anos.
Resumo da admissão e exame físico —
Internada com diarréia leve, que melhorou nos primeiros dias da internação. Febre no
primeiro dia. Atraso no desenvolvimento neuropsicomotor.Não fica sentada, não fala. Cabeça pequena, com frontal proeminente. Criança apática, triste.
Diagnóstico clínico —
Desnutrição de 3.° grau, raquitismo, atraso no desenvolvimento neuropsicomotor.
Diagnóstico radiológico —
Fraturas de ambos os úmeros com calo ósseo. Fratura e subluxação coxofemoral D. Fratura do parietal E. Fraturas metafisárias nas extremidades dos fémures e tíbias. Fratura do perônio D. Formação de calo ósseo. Síndrome de espancamento.
Convocados os pais, compareceu a mãe. Haviam mudado de endereço 8 dias antes.
Baixo nível sócio-econômico, razoável grau de confiabilidade. Nega ter batido na criança. Relata ter sofrido queda quando grávida e por isso a criança ter nascido no 8.° mês de gestação. Pareceu afetiva com a filha, mas a criança teve poucas visitas.
17 meses de idade, sexo feminino, cor parda. Internada em 13/11/78.
Pais —
A. P. S., 35 anos, ajudante geral em companhia de ônibus.
M. S. M., 24 anos, prendas domésticas.
Irmãos de 3 e 4 anos.
Resumo da admissão e exame físico —
Internada com diarréia leve, que melhorou nos primeiros dias da internação. Febre no
primeiro dia. Atraso no desenvolvimento neuropsicomotor.Não fica sentada, não fala. Cabeça pequena, com frontal proeminente. Criança apática, triste.
Diagnóstico clínico —
Desnutrição de 3.° grau, raquitismo, atraso no desenvolvimento neuropsicomotor.
Diagnóstico radiológico —
Fraturas de ambos os úmeros com calo ósseo. Fratura e subluxação coxofemoral D. Fratura do parietal E. Fraturas metafisárias nas extremidades dos fémures e tíbias. Fratura do perônio D. Formação de calo ósseo. Síndrome de espancamento.
Convocados os pais, compareceu a mãe. Haviam mudado de endereço 8 dias antes.
Baixo nível sócio-econômico, razoável grau de confiabilidade. Nega ter batido na criança. Relata ter sofrido queda quando grávida e por isso a criança ter nascido no 8.° mês de gestação. Pareceu afetiva com a filha, mas a criança teve poucas visitas.
CASO 4 — Prontuário 8.385, SCUT.
19 meses de idade, sexo feminino, cor parda, admitida em 30/12/78, transferida para o Juizado de Menores em 22/02/79.
Mãe desaparecida, criança trazida ao Hospital por policiais da PM.
Resumo da admissão e exame físico —
Encontrada às 19,30 hs., abandonada na Praça da Sé. Febril, múltiplos hematomas pelo corpo, especialmente no crânio e membros inferiores. Lesões ulceradas na mucosa oral. Atenta, consciente, choro forte. Atraso no desenvolvimento neuropsicomotor.
Diagnóstico clínico — Múltiplos hematomas e hemorragias conjuntivais de etiologia
a esclarecer.
Diagnóstico radiológico — Estrutura óssea normal dos segmentos analisados. Não se observaram sinais de fraturas. Alargamento epifisário em membros superiores. Bregma fechado. Criança espancada. Foi deixada uma certidão de nascimento junto à criança, quando abandonada em praça pública.
19 meses de idade, sexo feminino, cor parda, admitida em 30/12/78, transferida para o Juizado de Menores em 22/02/79.
Mãe desaparecida, criança trazida ao Hospital por policiais da PM.
Resumo da admissão e exame físico —
Encontrada às 19,30 hs., abandonada na Praça da Sé. Febril, múltiplos hematomas pelo corpo, especialmente no crânio e membros inferiores. Lesões ulceradas na mucosa oral. Atenta, consciente, choro forte. Atraso no desenvolvimento neuropsicomotor.
Diagnóstico clínico — Múltiplos hematomas e hemorragias conjuntivais de etiologia
a esclarecer.
Diagnóstico radiológico — Estrutura óssea normal dos segmentos analisados. Não se observaram sinais de fraturas. Alargamento epifisário em membros superiores. Bregma fechado. Criança espancada. Foi deixada uma certidão de nascimento junto à criança, quando abandonada em praça pública.
CASO 5 — Prontuário 24.034, SCUT.
24 meses de idade, sexo feminino, cor branca, internada em 07/11/79.
Trazida por pessoa que se diz "mãe adotiva".
Resumo da admissão e exame físico —
Queda de cima de urna mesa ha aproximadamente 4 horas, batendo com a cabeça (a mãe informa ter ouvido o barulho à distância, não tendo observado o choque da cabeça com o chão). Quando a criança foi socorrida, tentava levantar-se, porém não o conseguia. Para á informante parecia que a criança efetuava movimentos incoordenados, não pronunciava nenhuma palavra após a queda, não havendo chorado na hora. Foi levada por outras pessoas a um pronto-socorro, as quais referiram perda dos sentidos e vômitos mal caracterizados. Deste lugar foi encaminhada ao Instituto da Criança onde, ao chegar, segundo a mãe adotiva, a criança estava chorosa e a reconheceu. Outras informações que prestou referem que a criança é muito nervosa, dorme pouco e se auto-agride. Apresenta movimentos estranhos, que não sabe descrever. Já anda, pronuncia poucas palavras, não tem controle esfincteriano atualmente. Apresentava feridas no corpo todo quando foi há dois meses "adotada", e a informante não sabe referir nenhum dado anterior. Diz que a criança morava no interior de Goiás em casa de barro.
Ao exame físico,
criança solonenta com baixo índice de consciência. Crânio: baulamento de região occipital e frontal. Órgãos genitais: presença de úlceras com crostas nos grandes lábios e edema dos grandes lábios. Sistema nervoso: apresenta vômitos em jato, reflexo fotomotor em ambos os olhos, responde a estímulos dolorosos.
Exame ginecológico:
não se constatou sangue na vagina: aparentemente hímen íntegro, sem outras lacerações.
Diagnóstico radiológico —
Fratura parietoccipital D. Fraturas múltiplas de calota craniana, da extremidade proximal dos úmeros e do osso próprio do nariz. Síndrome de espancamento.
A "mãe adotiva" é pessoa de idade, fornece endereço errado e informações incorretas.
24 meses de idade, sexo feminino, cor branca, internada em 07/11/79.
Trazida por pessoa que se diz "mãe adotiva".
Resumo da admissão e exame físico —
Queda de cima de urna mesa ha aproximadamente 4 horas, batendo com a cabeça (a mãe informa ter ouvido o barulho à distância, não tendo observado o choque da cabeça com o chão). Quando a criança foi socorrida, tentava levantar-se, porém não o conseguia. Para á informante parecia que a criança efetuava movimentos incoordenados, não pronunciava nenhuma palavra após a queda, não havendo chorado na hora. Foi levada por outras pessoas a um pronto-socorro, as quais referiram perda dos sentidos e vômitos mal caracterizados. Deste lugar foi encaminhada ao Instituto da Criança onde, ao chegar, segundo a mãe adotiva, a criança estava chorosa e a reconheceu. Outras informações que prestou referem que a criança é muito nervosa, dorme pouco e se auto-agride. Apresenta movimentos estranhos, que não sabe descrever. Já anda, pronuncia poucas palavras, não tem controle esfincteriano atualmente. Apresentava feridas no corpo todo quando foi há dois meses "adotada", e a informante não sabe referir nenhum dado anterior. Diz que a criança morava no interior de Goiás em casa de barro.
Ao exame físico,
criança solonenta com baixo índice de consciência. Crânio: baulamento de região occipital e frontal. Órgãos genitais: presença de úlceras com crostas nos grandes lábios e edema dos grandes lábios. Sistema nervoso: apresenta vômitos em jato, reflexo fotomotor em ambos os olhos, responde a estímulos dolorosos.
Exame ginecológico:
não se constatou sangue na vagina: aparentemente hímen íntegro, sem outras lacerações.
Diagnóstico radiológico —
Fratura parietoccipital D. Fraturas múltiplas de calota craniana, da extremidade proximal dos úmeros e do osso próprio do nariz. Síndrome de espancamento.
A "mãe adotiva" é pessoa de idade, fornece endereço errado e informações incorretas.
Atendimento do caso pelo Serviço de Higiene Mental —
A criança foi atendida ndividualmente por psiquiatra, desde os primeiros dias de sua internação. De início, A. se apresentou com fades triste e deprimida, apática, desinteressada pelos brinquedos, temerosa a aproximação dos adultos. Permanecia todo tempo no berço fazendo movimentos de balanceamento ritmado com o corpo, indiferente a qualquer objeto que se lhe colocasse ao alcance. Usava continuamente a chupeta.Lentamente foi se tornando dependente dos adultos da enfermaria, solicitando a aproximação dos mesmos para que a tomassem ao colo, assumindo um comportamento de bebê. Não apresentava interesse por outras crianças, mesmo quando solicitada, só aceitando a vinculação com os adultos. No início da observação, constatou-se que A. apresentava momentos de desligamento e alheiamento do mundo exterior: seu olhar era parado, parecendo fixo num determinado ponto do espaço. Humor lábil, passando subitamente do choramingo para o sorriso, sem causa aparente. Apresentava crises de terror noturno e nos dias seguintes permanecia no berço apática, indiferente, desligada e deprimida. Quanto à linguagem, inicialmente não se utilizava desta forma de comunicação, mas passou gradualmente a fazer
uso da mesma, por palavras-frases, à medida que ¡a sendo estimulada.
Considerando a gravidade do quadro apresentado por A. e sua resposta favorável ao tratamento, julgou-se que este deveria ser continuado nas melhores condições possíveis.Idealmente a principal medida terapêutica seria o afastamento da criança de seu meio de origem com inserção em uma família adotiva. Tendo aparecido uma família interessada em adotá-la e que preenchia os requisitos de ambiente tanto físico como psicológico, julgou-se que a adoção deveria se processar /da forma mais rápida possível. Ficando desde logo A. com os pais adotivos, enquanto tramitassem os aspectos legais, a estimulação terapêutica não se interromperia, ao mesmo tempo que se conseguiria evitar uma nova situação de abandono. Sua passagem por curtos períodos por diversos ambientes, com ligações temporárias a pessoas diferentes, seria sentida como situações de abandono e dificultariam posteriormente sua adaptação com um meio estável.






Nenhum comentário:
Postar um comentário